Van theorie naar praktijk: Implementatie van de Zorgstandaard Dementie
Een kwalitatieve analyse naar de rol van de specialist ouderengeneeskunde

Kim Vreeken, Else Poot
Specialisten ouderengeneeskunde spelen een cruciale rol in de zorg voor mensen met dementie. Zij zijn expert in het coördineren van zorg, het signaleren van complexe zorgvragen en het versterken van samenwerking binnen regionale netwerken. De Zorgstandaard Dementie biedt een waardevol kader hoe de dementiezorg er uit zou moeten zien, maar de implementatie ervan blijkt in de praktijk uitdagend. In dit artikel wordt verkend hoe specialisten ouderengeneeskunde de Zorgstandaard Dementie ervaren en welke knelpunten zij tegenkomen bij de zorg voor mensen met dementie. De bevindingen bieden inzichten en handvatten om de implementatie van de Zorgstandaard Dementie te verbeteren en de positie van specialisten ouderengeneeskunde binnen de keten verder te versterken.
Samenvatting
Achtergrond en doel
De Zorgstandaard Dementie (ZSD) is een leidraad met handvatten voor optimale, persoonsgerichte dementiezorg gedurende het gehele zorgtraject. Specialisten ouderengeneeskunde spelen hierin een belangrijke rol, maar hun specifieke verantwoordelijkheden binnen de ZSD zijn onduidelijk. Dit mixed-method onderzoek evalueert de implementatie van de ZSD in het werkveld van de specialist ouderengeneeskunde en brengt ervaringen, knelpunten en mogelijkheden in kaart.
Methode
Data is verzameld via een vragenlijst (gesloten en open vragen) onder specialisten ouderengeneeskunde en verdiepende interviews. Kwantitatieve data zijn descriptief geanalyseerd en kwalitatieve data, de open vragen uit de vragenlijst en drie verdiepende interviews, zijn thematisch geanalyseerd.
Resultaten
Analyse van 88 vragenlijsten en drie interviews bracht drie thema’s naar voren:
- Bekendheid en implementatie: 81% van de respondenten kent de ZSD, maar actieve toepassing blijft beperkt door tijdsdruk, financieringstekorten en problemen met gegevensuitwisseling.
- Multidisciplinaire samenwerking: Samenwerking tussen huisarts, ziekenhuis en specialisten ouderengeneeskunde is essentieel, maar kent nog hiaten. Ook breder gekeken is er nog verbetering mogelijk, zoals meer samenwerking met de GGZ, verslavingszorg en welzijnsorganisaties.
- Rol van de specialist ouderengeneeskunde: specialisten ouderengeneeskunde vervullen verschillende rollen, van adviserend en participerend tot coördinerend en signalerend.
Beschouwing
De ZSD wordt door specialisten ouderengeneeskunde gewaardeerd als referentiekader, maar mist praktische toepasbaarheid door systemische knelpunten zoals financiering en gebrekkige gegevensuitwisseling. Regionale afspraken, multidisciplinaire samenwerking en betere zorgcoördinatie worden als cruciaal gezien voor een goede regionale dementiezorg. Dit onderzoek benadrukt de sleutelrol die specialisten ouderengeneeskunde kunnen vervullen binnen coördinatie van deze complexe zorg.
Achtergrond en doel
Dementie is een groot en toenemend gezondheidsprobleem binnen onze samenleving. Momenteel leven er 300.000 mensen met dementie in Nederland, en door vergrijzing en toenemende prevalentie van risicofactoren, zoals diabetes en overgewicht, wordt verwacht dat dit aantal in 2040 zal zijn opgelopen tot meer dan een half miljoen.1
Om de zorg voor mensen met dementie te verbeteren, is in 2020 de hernieuwde Zorgstandaard Dementie geïntroduceerd.2 De zorgstandaard is onder andere geautoriseerd door Verenso. Deze zorgstandaard is een resultaat van opeenvolgende overheidsprogramma’s gericht op het verbeteren van de zorg voor mensen met dementie, zoals de Nationale Dementiestrategie (NDS).3 De ZSD beschrijft hoe optimale dementiezorg eruit ziet vanuit het perspectief van de persoon met dementie gedurende het gehele zorgtraject, van de niet-pluis fase naar de diagnostische fase en van leven met dementie naar de stervenszorg en nazorg voor de naasten. Hierbij wordt het belang van persoonsgerichte zorg benadrukt en roept de zorgstandaard op tot zorg die op het juiste moment, door de juiste persoon, op de juiste plek wordt geleverd.
Een van de doelen van de NDS is dat alle professionals uiterlijk in 2025 werken volgens de ZSD en dat zorgfragmentatie wordt verminderd. Hiervoor is de ZSD uitgewerkt in 25 aanbevelingen om de structuur, het proces en de uitkomsten van de dementiezorg te verbeteren en loopt er een implementatieproject die zich richt op het versterken van de regionale samenwerking. Hierbij is Verenso als beroepsvereniging ook betrokken. De rol van de specialist ouderengeneeskunde, als deskundige in psychogeriatrische en palliatieve zorg, is cruciaal binnen de dementiezorg in Nederland. De aanbevelingen uit ZSD schetsen echter alleen een beeld hoe de dementiezorg hoort te verlopen maar niet welke professional hiervoor verantwoordelijk is. Hierdoor is er ruimte voor interpretatie en variatie in de praktijk over de rol van de specialist ouderengeneeskunde.
Dit onderzoek richt zich op de betrokkenheid van specialisten ouderengeneeskunde bij de implementatie van de ZSD binnen regionale dementiezorg. Het doel is om te evalueren in hoeverre de ZSD is geïmplementeerd in het werk van specialisten ouderengeneeskunde, en welke ervaringen en knelpunten zij tegenkomen bij deze implementatie. Door meer inzicht te krijgen in de ervaringen van specialisten ouderengeneeskunde met de implementatie van de ZSD hopen we bij te dragen aan een beter begrip van de uitdagingen en mogelijkheden in de praktijk van de dementiezorg en hoe de rol van de specialist ouderengeneeskunde zich verhoudt tot de aanbevelingen beschreven in de ZSD. Deze kennis kan op zijn beurt leiden tot gerichte interventies en beleidsmaatregelen om de implementatie van de ZSD verder te bevorderen en zo de geboden zorg aan van mensen met dementie te verbeteren.
Methode
Voor dit onderzoek is gebruik gemaakt van een mixed method-design, waarbij zowel kwantitatieve als kwalitatieve gegevens zijn verzameld via een online vragenlijst (zie bijlage 1) onder specialisten ouderengeneeskunde (i.o.) en enkele aanvullende verdiepende interviews. Alle gegevens zijn verzameld en geanalyseerd door een aios (KV) in het kader van een beleidsstage bij Verenso met als doel te onderzoeken hoe de implementatie van de zorgstandaard verloopt binnen het werkveld van de specialist ouderengeneeskunde.
De vragenlijst bevatte stellingen en open vragen gericht op de toepasbaarheid van de ZSD in de dagelijkse praktijk van specialisten ouderengeneeskunde. De stellingen zijn gebaseerd op een documentanalyse van de ZSD en interviews met stakeholders uit het veld, waaronder specialisten ouderengeneeskunde en leden van de kern- en stuurgroep van het landelijke programma ‘Implementatie Zorgstandaard Dementie’. Per stelling is gevraagd of het past bij de werkzaamheden van een specialist ouderengeneeskunde en in hoeverre het toe te passen is in de praktijk met als antwoordoptie een vijf-punts Likertschaal met ruimte voor toelichting.
De oproep voor deelname aan de vragenlijst is gedeeld via de nieuwsbrief van Verenso, op LinkedIn en per mail aan alle kaderartsen psychogeriatrie, eerstelijns zorg en palliatieve zorg. Deelnemers konden hun mailadres achterlaten indien zij open stonden voor een verdiepend interview. Voor de data-analyse zijn de gegevens geanonimiseerd. Op basis van de antwoorden zijn zeven respondenten met uiteenlopende meningen over en ervaringen met de ZSD geselecteerd voor verdiepende interviews. Niet iedereen was beschikbaar waardoor uiteindelijk drie respondenten geïnterviewd zijn. Deze interviews zijn afgenomen in mei 2024 en met toestemming van de deelnemers opgenomen en getranscribeerd met Google Transcript.
De kwantitatieve data is verwerkt in Excel voor beschrijvende analyses met aantallen en percentages. Voor de kwalitatieve data uit de vragenlijsten en interviews is een thematische inductieve analyse gedaan, waarbij sleutelwoorden en concepten zijn gecodeerd en geclusterd in thema’s.
Resultaten
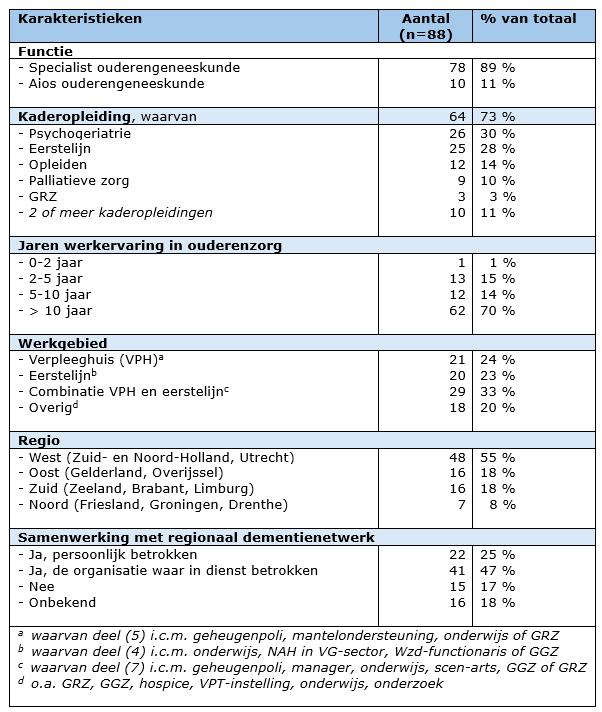
De vragenlijst is ingevuld door 88 respondenten waarvan tien aios ouderengeneeskunde en 78 specialisten ouderengeneeskunde. Hiervan hadden 64 specialisten een kaderopleiding gedaan (28% van de benaderde kaderartsen). Overige karakteristieken van de respondenten staan gespecificeerd in tabel 1. De deelnemers aan de interviews hadden alle drie een kaderopleiding gedaan (psychogeriatrie of eerstelijn) en hadden meer dan tien jaar werkervaring.
De kwalitatieve analyse van de open vragen uit de vragenlijsten en de interviews leidde tot drie hoofdthema’s:
- Bekendheid en implementatie
- Multidisciplinaire samenwerking
- Rol van de specialist ouderengeneeskunde
Tabel 1. Karakteristieken respondenten
1. Bekendheid en implementatie
Uit de kwantitatieve data blijkt dat 81% (n=71) van de respondenten bekend is met het bestaan van de ZSD, waarvan 39% (n=28) ook inhoudelijk bekend is met de standaard. Dit toont aan dat er een goede basis ligt, maar ook dat er ruimte is voor verdere bekendheid en verdieping, gezien bijna 20% de ZSD niet kent. Verder geeft 41% van de respondenten aan dat hun organisatie actief betrokken is bij regionale dementienetwerken, wat suggereert dat er potentie is voor verdere implementatie en samenwerking op regionaal niveau.
De holistische benadering die de ZSD voorschrijft, sluit goed aan bij het werk van de specialist ouderengeneeskunde. Zo is 95% van de respondenten het eens met de stelling dat er aandacht moet zijn voor zowel de fysieke als de sociale en emotionele behoeften van mensen met dementie (stelling 1, zie bijlage 2 voor antwoorden op alle stellingen):
“Dat is denk ik het mooie van ons vak, dat je eigenlijk nooit alleen medisch inhoudelijk kijkt.”
(interview 1, kaderarts eerstelijn)
Toch zijn er elementen in de ZSD, zoals mantelzorgondersteuning bij betekenisvolle activiteiten, die niet direct als kerntaak van de specialist ouderengeneeskunde worden gezien (stelling 4). Slechts 41% vindt dat dit onderdeel van hun werk is. De kwalitatieve data toont echter aan dat specialisten ouderengeneeskunde dit wel belangrijk vinden en zij hier een coördinerende rol in hebben, maar dat de uitvoering bij andere disciplines ligt, zoals casemanagers en welzijnswerkers:
“Er is een goede samenwerking met de casemanager dementie nodig, deze kan
dit onderdeel grotendeels overpakken van ons.”
(respondent 1, kaderarts psychogeriatrie en opleiden)
Een veelvoorkomend knelpunt is het tekort aan middelen en capaciteit. Dit uit zich onder andere in beperkte tijd en financiële middelen om de benodigde zorg te kunnen leveren. Missende financieringsstromen voor nazorg (stelling 8) worden bijvoorbeeld meermaals benoemd.
“Nazorg is vaak niet mogelijk aangezien behandelrelatie stopt bij overlijden,
dit geldt ook voor casemanager.”
(respondent 2, kaderarts eerstelijn)
Daarnaast worden problemen met de overdracht en gegevensuitwisseling tussen verschillende zorgverleners en organisaties benoemd als knelpunt (stelling 9 en 10). Problemen zoals tekorten bij casemanagers en verschillende EPD-systemen bemoeilijken een effectieve overdracht.
Een ander belangrijk knelpunt is dat veel specialisten ouderengeneeskunde de ZSD wel kennen, maar deze niet actief gebruiken in hun dagelijkse werk. Bij wie de ZSD bekend is, wordt deze gezien als een nuttig referentiekader om de regionale zorg beter te structureren en te bevorderen. Een deelnemer geeft aan:
“Ik ken de Zorgstandaard Dementie, maar doe er niks mee. Als je hem legt naast hoe je
werkt dan kom je een heel eind, maar we doen niet letterlijk wat met de zorgstandaard.”
(interview 2, kaderarts psychogeriatrie)
2. Multidisciplinaire samenwerking
De ZSD onderstreept het belang van een multidisciplinaire benadering voor optimale zorg. De respondenten beamen dat samenwerking tussen specialisten ouderengeneeskunde en andere zorgverleners essentieel is, maar dat er aanzienlijke uitdagingen zijn in de praktijk.
Een belangrijk punt dat naar voren kwam is de samenwerking tussen de eerstelijnszorg, huisartsen en ziekenhuizen. Hierin zijn nog verbeterslagen te maken, zoals wordt opgemerkt door een deelnemer:
"Die driehoek om de patiënt heen: eerstelijn, ziekenhuis en huisarts, is nog
niet zo goed geïntegreerd. Dat zou veel meer moeten."
(interview 3, kaderarts psychogeriatrie)
Daarnaast wordt een bredere 'cirkel om de patiënt' benoemd, waarin er nog steeds cruciale spelers ontbreken. Zo wordt de GGZ nog niet altijd betrokken, ondanks dat veel patiënten ook psychiatrische problematiek hebben. Verslavingszorg wordt eveneens genoemd als een ontbrekende schakel. Hiernaast wordt opgemerkt dat welzijn, hoewel belangrijk, nog onvoldoende vertegenwoordigd is in de zorgnetwerken, ondanks de focus die het IZA-akkoord hierop legt.4
"Ik denk dat nog steeds het welzijn teveel losstaat. Als je kijkt naar het nieuwe IZA-akkoord,
zou het veel meer in wijksamenwerkingsverbanden georganiseerd moeten worden."
(interview 1, kaderarts eerstelijn)
Uit de data blijkt verder dat er regionale verschillen bestaan in de mate van samenwerking. In sommige regio's zijn er goed functionerende afspraken, terwijl in andere regio's samenwerking en gegevensuitwisseling nog onvoldoende zijn geregeld. 22% van de respondenten heeft bijvoorbeeld geen inzage in het zorgleefplan van patiënten waar hij of zij in consult is. Naast organisatorische uitdagingen zijn er financiële knelpunten die multidisciplinaire samenwerking bemoeilijken, zoals de financiering van multidisciplinaire overleggen (MDO’s):
“Dat is echt een groot probleem, want aan de ene kant willen ze dat je multidisciplinair werkt.
Dat is ook onze kracht. Maar vervolgens mogen we niet declareren.”
(interview 2, kaderarts psychogeriatrie)
3. Rol van de specialist ouderengeneeskunde
Dit thema beschrijft de verschillende rollen die een specialist ouderengeneeskunde kan vervullen in de regionale dementiezorg. Op de vraag welke rol een specialist ouderengeneeskunde moet hebben binnen de regionale dementiezorg zijn uiteenlopende antwoorden gegeven. Respondenten beschrijven de rol vaak als adviserend (n=14), in de context van meedenken, proactief bijdragen of als vraagbaak; participerend (n=14), vaak genoemd in combinatie dat dit proactief gedaan moet worden; en signalerend (n=6), met nadruk op signaleren van tekortkomingen in zorg en aanbod. Het merendeel van de respondenten (76%) beschrijft een actieve rol voor de specialist ouderengeneeskunde binnen de organisatie van de regionale dementiezorg, echter geeft 12% juist aan dat de specialist ouderengeneeskunde een inhoudelijk deskundige moet blijven en niet belast moet worden met organisatorische taken.
“Een rol vergelijkbaar aan die van anderen die begeleiding bieden bij de zorg voor mensen met dementie en hun naasten, zoals case managers, wijkverpleegkundigen, welzijnsorganisaties, huisartsen, wijkverpleegkundigen én zorgkantoren, gemeenten, politiek, woningbouwverenigingen, zorgorganisaties, et cetera: het is samen! Daarbij kan de specialist ouderengeneeskunde vaak als eerste een nieuwe ontwikkeling signaleren en agenderen, maar de specialist ouderengeneeskunde kan niet alles voor elk individu zijn.”
(respondent 3, kaderarts eerstelijn)
Het merendeel van de respondenten (80%) is het eens met de stelling dat de specialist ouderengeneeskunde proactief moet deelnemen in het regionale dementienetwerk, maar respondenten benadrukken in de toelichting dat dit niet door elke specialist ouderengeneeskunde gedaan hoeft te worden. Er wordt door de respondenten met name naar de kaderartsen, eerstelijn en psychogeriatrie, verwezen als het gaat om organisatorische taken binnen de regionale dementiezorg.
“Als kaderarts eerstelijn vind ik dat je een belangrijke rol moet spelen in de keten en trekker
moet zijn voor projecten om zo ervoor te zorgen dat de aanbevelingen uit de Zorgstandaard
worden geïmplementeerd.”
(respondent 4, kaderarts eerstelijn)
Beschouwing
Uit dit onderzoek blijkt dat de ZSD door specialisten ouderengeneeskunde vooral wordt gezien als een waardevol referentiekader, en minder als een praktisch handvat voor het dagelijkse werk. Het opzetten van regionale afspraken en gezamenlijke zorgoverleggen wordt door de respondenten als cruciaal gezien voor het verbeteren van de dementiezorg en de holistische benadering die deze zorg nodig heeft. Een goede samenwerking tussen verschillende disciplines, waaronder de specialist ouderengeneeskunde met huisartsen en casemanagers dementie, kan bevorderend werken voor de implementatie van de ZSD en zal bijdragen aan betere zorgcoördinatie, minder ziekenhuisopnames en meer afgestemde zorg voor zowel patiënten als mantelzorgers.
Hoewel de ZSD een holistische benadering van dementiezorg ondersteunt, ontbreekt het aan concrete implementatie op de werkvloer. Dit wordt deels veroorzaakt door systemische knelpunten zoals gebrek aan financiering en uniforme systemen voor gegevensuitwisseling. Gegevensuitwisseling wordt genoemd als een cruciale factor voor een soepele samenwerking binnen de keten en is een punt waar nog veel verbetering mogelijk is. Een ander opvallend knelpunt betreft de financiering van de zorgprocessen. Veel zorgverleners merken op dat het gebrek aan financieringsstromen, bijvoorbeeld voor MDO’s of nazorg bij overlijden, het werk belemmert en hierdoor kan niet altijd voldaan worden aan de aanbevelingen uit de ZSD. Dit is een probleem dat ook in het visiedocument Specialist Ouderengeneeskunde 2030 van Verenso naar voren komt, waarin wordt gesteld dat de ouderenzorg in toenemende mate wordt geconfronteerd met complexe zorgvragen die om betere afstemming en bekostiging vragen. De financiering van zorgprocessen, met name rondom multidisciplinaire samenwerking, moet beter worden ingericht om de specialist ouderengeneeskunde in staat te stellen hun coördinerende en signalerende rol effectief te vervullen.5
Het merendeel van de respondenten geeft aan dat de specialist ouderengeneeskunde een sleutelrol kan vervullen in de regionale dementiezorg. Deze rol kan variëren van adviserend en participerend tot coördinerend en signalerend. Dit sluit naadloos aan bij het competentieprofiel van de specialist ouderengeneeskunde: “is proactief in interdisciplinaire netwerken en neemt daar waar nodig de leiding”, “participeert effectief in interdisciplinaire zorg”, “draagt zorg voor continue verbetering”.6 Ook in Specialist Ouderengeneeskunde 2030 wordt benadrukt dat de specialist ouderengeneeskunde in de toekomst een centrale positie zal innemen binnen de zorgnetwerken voor ouderen, waarbij de samenwerking met huisartsen, casemanagers en andere disciplines essentieel is.5 Dit sluit aan bij de bevindingen van dit onderzoek, waarin de samenwerking tussen disciplines als belangrijke factor wordt genoemd.
Tot slot biedt dit onderzoek waardevolle inzichten voor de verdere ontwikkeling van de ZSD en de implementatiestrategieën die hieraan verbonden zijn. De visie van Verenso in het document Specialist Ouderengeneeskunde 2030 onderstreept dat de specialisten ouderengeneeskunde in de toekomst niet alleen zorgverleners, maar ook regisseurs van zorgprocessen zullen zijn. Dit betekent dat zij niet alleen zorg moeten verlenen, maar ook verantwoordelijk zijn voor de coördinatie van deze complexe zorg in de keten. Het is dus van groot belang dat de stem van de specialisten ouderengeneeskunde wordt meegenomen in het evalueren en verbeteren van de zorgstandaard. Alleen op die manier kan de ZSD aansluiten bij de realiteit van de dagelijkse praktijk van specialisten ouderengeneeskunde en kan deze verder worden geïntegreerd.
Dit onderzoek werd verondersteld niet-WMO plichtig te zijn, voor de verdiepende interviews werd toestemming (mondeling/schriftelijk) gevraagd voor publicatie.
Informatie
Dit artikel is geschreven als onderdeel van een beleidsstage bij Verenso. Voor meer vragen over het onderzoek en de uitkomsten, kun je contact opnemen met Else Poot, beleidsadviseur Verenso (epoot@verenso.nl).
Auteurs
- Drs. K. (Kim) Vreeken,specialist ouderengeneeskunde bij Florence, ten tijde van onderzoek aios ouderengeneeskunde bij SOOL Leiden
- Drs. E.P. (Else) Poot, beleidsadviseur, Verenso Utrecht
Literatuur
- Factsheet: mensen met dementie per gemeente – Alzheimer Nederland https://media.alzheimer-nederland.nl/s3fs-public/media/2024-04/documents/Mensen%20met%20dementie%20per%20gemeente.pdf
- De Zorgstandaard Dementie 2020 - Movisie, Nivel, Pharos, Trimbos-instituut en Vilans https://www.zorgstandaarddementie.nl/zorgstandaard
- Nationale dementiestrategie 2021-2030 – Ministerie van VWS https://open.overheid.nl/documenten/ronl-b1d5f609-f1ff-4ff0-95a1-460714d9f953/pdf
- Integraal zorgakkoord 2022 – Ministerie van VWS
https://www.rijksoverheid.nl/binaries/rijksoverheid/documenten/rapporten/2022/09/16/
integraal-zorgakkoord-samen-werken-aan-gezonde-zorg/integraal-zorg-akkoord.pdf - Notitie Specialist Ouderengeneeskunde 2030 – Verenso
https://www.verenso.nl/_asset/_public/Praktijkvoering_handreikingen/2110_VER-specialist-ouderengeneeskunde-2030_2023.pdf - Competentieprofiel specialist ouderengeneeskunde 2019 – Verenso
https://www.verenso.nl/_asset/_public/Praktijkvoering_handreikingen/
VERENSO_Competentieprofiel2019_v2.pdf

