Van preventie tot cöordinatie
De sleutelrol van de specialist ouderengeneeskunde in de crisiszorg

Thea Zonneveld-Heil, Sandra van Beek
De zorg voor kwetsbare ouderen in Nederland staat voor grote uitdagingen door de dubbele vergrijzing en het beleid om ouderen langer thuis te laten wonen. Dit leidt tot een toename van complexe zorgvragen in de thuissituatie en naar verwachting een stijging van het aantal crisisopnames in verpleeghuizen. De specialist ouderengeneeskunde speelt een essentiële rol in deze crisiszorg. In deze kwalitatieve studie wordt de rol van de specialist ouderengeneeskunde in de crisiszorg voor kwetsbare ouderen, zowel in het huidige als toekomstige perspectief onderzocht. Het doel is om inzicht te verkrijgen in de praktische uitvoering van deze rol en de noodzakelijke randvoorwaarden. Op basis hiervan worden aanbevelingen geformuleerd voor een verbeterde organisatie van de crisiszorg, zodat specialisten ouderengeneeskunde ook in de toekomst effectief kunnen bijdragen aan de zorg voor kwetsbare ouderen.
Samenvatting
Dit kwalitatieve onderzoek, gebaseerd op interviews en een focusgroep met specialisten ouderengeneeskunde, toont aan dat hun rol in de crisiszorg momenteel voornamelijk uitvoerend is vanaf opname in het verpleeghuis. Hoewel respondenten aangaven betrokken te zijn bij afspraken op zorgorganisatie- en regionaal niveau, is deze betrokkenheid in de praktijk vaak beperkt. Om voorbereid te zijn op een toename van het aantal crisisopnames, is het essentieel dat de specialist ouderengeneeskunde een meer proactieve rol inneemt in de crisiszorg, zowel voor als tijdens de opname. Ook moet duidelijker worden voor welke patiënt een opname in het verpleeghuis de beste oplossing is. Dit vereist een integrale aanpak en nauwe samenwerking tussen verschillende zorgsectoren met regionale werkafspraken en duidelijke financieringsafspraken.
Achtergrond en doel
De zorg voor kwetsbare ouderen in Nederland staat voor grote uitdagingen. Door de dubbele vergrijzing neemt het aantal ouderen toe, terwijl de overheid ouderen stimuleert om langer zelfstandig thuis te blijven wonen. Dit leidt tot een toename van het aantal kwetsbare ouderen dat thuis woont, en daarmee tot een stijging in zowel het aantal als de complexiteit van zorgvragen in de thuissituatie.1 Deze toenemende complexiteit verhoogt het risico op incidenten, wat kan leiden tot crisisopnames in het verpleeghuis. De verwachting is dan ook dat het aantal crisisopnames van ouderen in verpleeghuizen in de toekomst zal stijgen.
De Nederlandse Zorgautoriteit (NZa) hanteert een definitie waarin crisiszorg binnen verpleeghuizen wordt omschreven als “zorg voor cliënten bij een plotselinge, ernstige ontregeling (in fysieke, sociale en psychische gesteldheid van de cliënt of van de omgeving) met als gevolg het ontstaan van een acuut onhoudbare situatie in het thuismilieu of de woonsituatie van de cliënt. Het is hierbij noodzakelijk om opname binnen 24 tot 48 uur in te zetten om onaanvaardbare gezondheidsrisico’s, medische complicaties en/of ernstig nadeel voor de cliënt en/of zijn gezin en/of woonomgeving te voorkomen.”2 Zorgkantoren voegen daar ten behoeven van de bekostiging criteria aan toe, waaronder de aanwezigheid van een Wet langdurige zorg (Wlz) indicatie of de mogelijkheid om deze binnen twee weken te verkrijgen en dat alternatieven voor opname, zoals thuiszorg, mantelzorg en dagopvang, zijn onderzocht maar geen oplossing bieden.3,4
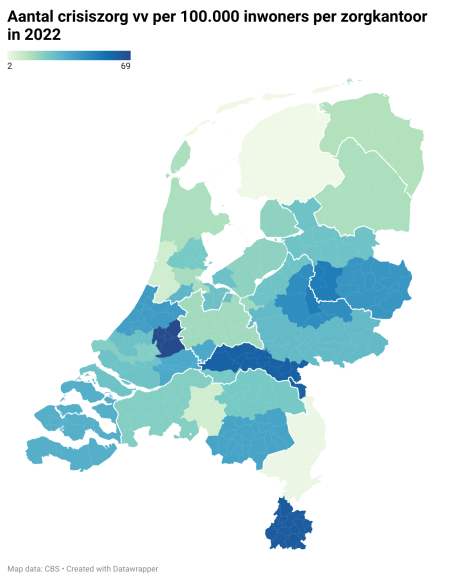
De bekostiging van crisiszorg wordt geregeld via de prestatie crisiszorg vv met behandeling (Z110). 2 Tussen 2015 en 2022 is het aantal cliënten met een dergelijke indicatie gestegen van 2.350 naar 4.575 per jaar. Het aantal zorgdagen per jaar is in dezelfde periode toegenomen van 32.000 naar 62.000 per jaar. Naast de aanzienlijke toename van het aantal cliënten met een crisiszorg vv-indicatie over de jaren, zijn er grote verschillen tussen zorgkantoorregio’s in het aantal crisiszorg vv-opnames. In 2022 was het aantal crisiszorg vv-opnames per 100.000 inwoners het laagst in Friesland, met twee opnames per 100.000 inwoners. Zorgkantoor Midden-Holland had met 69 opnames per 100.000 inwoners het hoogste aantal crisiszorg vv-opnames in 2022. Figuur 1 biedt een overzicht van het aantal crisiszorg vv-opnames in alle zorgkantoorregio’s.5
Figuur 1. Overzicht van het aantal crisiszorg vv-opnames in alle zorgkantoorregio’s
De specialist ouderengeneeskunde speelt een essentiële rol in de crisiszorg voor kwetsbare ouderen. De specialist ouderengeneeskunde beoordeelt aan de hand van een triage instrument of crisisopname aan de orde is of dat andere voorzieningen een beter alternatief zijn. Zo nodig verricht de specialist ouderengeneeskunde een huisbezoek. Dit alles in samenwerking en in overleg met de huisarts.6
Sinds de opsplitsing van de Wet bijzondere opnemingen in psychiatrische ziekenhuizen (BOPZ) in 2020 in de Wet verplichte geestelijke gezondheidszorg (WvGGZ), de Wet forensische zorg (WfZ) en de Wet zorg en dwang (Wzd), zijn er regionale oplossingen ontstaan om de crisiszorg voor kwetsbare ouderen te organiseren. In Noord- en Midden-Limburg hebben bijvoorbeeld drie grote Verpleeg-, Verzorgingshuizen en Thuiszorg (VVT) organisaties een regionale werkgroep gevormd om de implementatie van de Wzd te coördineren. Deze samenwerking heeft geleid tot specifieke afspraken en structuren voor crisiszorg, zoals de beschikbaarheid van inbewaringstelling (IBS) crisisbedden voor patiënten met dementie of vergelijkbare aandoeningen.7
In deze kwalitatieve studie, als onderdeel van een beleidsstage bij Verenso in de periode september tot en met december 2024, wordt de rol van de specialist ouderengeneeskunde in de crisiszorg voor kwetsbare ouderen, zowel in het huidige als toekomstige perspectief onderzocht. Het doel is om inzicht te verkrijgen in de praktische uitvoering van deze rol en de noodzakelijke randvoorwaarden. Op basis hiervan worden aanbevelingen geformuleerd voor een verbeterde organisatie van de crisiszorg, zodat specialisten ouderengeneeskunde ook in de toekomst effectief kunnen bijdragen aan de zorg voor kwetsbare ouderen.
Methode
Dit kwalitatief onderzoek bestond uit interviews en een focusgroep met specialisten ouderengeneeskunde.
Dataverzameling
Voor deelname aan een digitaal interview en/of de digitale focusgroep werden specialisten ouderengeneeskunde via de nieuwsbrief van Verenso benaderd. Tevens werden specialisten ouderengeneeskunde die eerder aan een klankbordgroep over crisiszorg hadden deelgenomen persoonlijk via de mail benaderd om deel te nemen.
Tussen oktober en november 2024 werden digitale interviews gehouden met dertien specialisten ouderengeneeskunde. Deze interviews, die 30 tot 60 minuten duurden, richtten zich op hun huidige rol in de crisiszorg, de ervaren uitdagingen, en de visie van de respondenten op de ideale rol en benodigde randvoorwaarden.
In november 2024 vond een digitale focusgroep plaats met drie specialisten ouderengeneeskunde en een arts in opleiding tot specialist ouderengeneeskunde. Hierin werd de ideale rol van de specialist ouderengeneeskunde in de crisiszorg besproken, evenals de doelgroep en noodzakelijke randvoorwaarden.
Data-analyse
Zowel de interviews als de focusgroep werden opgenomen, getranscribeerd, samengevat en voorgelegd ter accordering. De data-analyse van de interviews begon na de eerste zes interviews, waarbij gebruik werd gemaakt van content-analyse met open codering door de auteur. Op basis hiervan is een codeboek opgesteld. Het aantal interviews werd uitgebreid totdat datasaturatie was bereikt, dat wil zeggen het moment waarop geen nieuwe codes meer konden worden toegevoegd aan het codeboek. Op dat moment werden de codes geclusterd en werden definitieve categorieën en thema’s vastgesteld.
Resultaten
Op basis van de interviews en focusgroep zijn drie thema’s geïdentificeerd: 1. De inhoudelijke rol van de specialist ouderengeneeskunde in het primaire proces van de crisiszorg, 2. De rol van de specialist ouderengeneeskunde in de organisatie van de crisiszorg, 3. De ideale rol van de specialist ouderengeneeskunde in de crisiszorg en de randvoorwaarden die hiervoor noodzakelijk zijn.
De inhoudelijke rol van de specialist ouderengeneeskunde in het primaire proces van de crisiszorg
De inhoudelijke rol van de specialist ouderengeneeskunde in het primaire proces van de crisiszorg kan worden onderverdeeld in twee categorieën: 1. De triage en beoordeling voorafgaande aan crisisopname, en 2. De behandeling en coördinatie van zorg tijdens de crisisopname in het verpleeghuis.
De triage en beoordeling voorafgaande aan crisisopname
De specialist ouderengeneeskunde speelt volgens respondenten een belangrijke rol in de triage en beoordeling van patiënten in crisis, waarbij zij de uiteindelijke beslissing nemen over de geschiktheid voor een crisisopname in het verpleeghuis. De initiële aanmelding voor een crisisopname wordt meestal door de huisarts gedaan, vaak via een regionaal coördinatiepunt.
De triage door de specialist ouderengeneeskunde gebeurt meestal telefonisch, maar in sommige regio's is een spoedconsult thuis of op de spoedeisende hulp mogelijk om crisisopnames te voorkomen of uit te stellen. Dit wordt door de respondenten als ideale zorg gezien, maar is moeilijk te realiseren vanwege de vereiste continue bereikbaarheid en tijdsgebrek.
Interview 11: “…Dat is natuurlijk lastig, je plant je normale afspraken. En die acute zaken? Ja, die komen dan in een keer tussendoor en daar heb je eigenlijk nou ja, agenda technisch niet echt tijd voor… Ik kan niet in mijn agenda ook nog standaard iedere week een soort spoed plekje vrijhouden.”
De behandeling en coördinatie van zorg tijdens de crisisopname in het verpleeghuis
Tijdens een crisisopname in het verpleeghuis fungeert de specialist ouderengeneeskunde als regiebehandelaar, coördineert de zorg en neemt deel aan multidisciplinaire overleggen (MDO’s). De focus ligt volgens de respondenten hierbij op het stabiliseren van de situatie, met aandacht voor somatische en functionele problematiek die acute behandeling behoeft. De specialist is mede verantwoordelijk voor het bepalen van de ontslagbestemming, maar respondenten gaven aan niet verantwoordelijk te zijn voor logistieke taken zoals het regelen van de ontslagbestemming of het initiële crisisbed. Regionale verschillen bestaan in teamsamenstelling en frequentie van het MDO, evenals in de duur van de opname. Doorgaans bedraagt de opnameduur twee weken met mogelijkheden voor verlenging. Voor deze verlengingen werden specifieke afspraken gemaakt met betrekking tot de bekostiging intern in het verpleeghuis of met het zorgkantoor.
Respondenten benoemden diverse uitdagingen in de uitvoering van de rol als regiebehandelaar binnen het verpleeghuis. Het gebrek aan 24-uurs administratieve ondersteuning tijdens een crisisopname vormt een belemmering. Daarnaast wordt de behandelcoördinatie van patiënten in crisis verder bemoeilijkt door beperkte observatie- en diagnostiekmogelijkheden, deels door de korte opnameduur en beperkte financiering. Respondenten gaven aan dat een periode van twee weken soms gewoonweg tekort is om de ontslagbestemming van iemand goed te kunnen bepalen.
Interview 9: “Wij zijn geen diagnostiek afdeling en daar zitten wij klem, want wij krijgen twee weken van het zorgkantoor voor de crisisopname. Dus na twee weken moet iemand weg. In twee weken stabiliseren en meteen bepalen of terug naar huis of opname op een reguliere afdeling noodzakelijk is. En dan zitten we klem, want we kunnen geen indicatie krijgen bij het CIZ kantoor als de diagnose niet duidelijk is. Die willen meer informatie die je niet hebt.”
Focusgroep spreker 3: “ Het is heel raar dat je bij iemand op het moment dat er een acute crisis thuis is opeens zegt het verpleeghuis is de wereld waarin je thuishoort.”
De rol van de specialist ouderengeneeskunde in de organisatie van de crisiszorg
De rol van de specialist ouderengeneeskunde in de organisatie van de crisiszorg kan worden onderverdeeld in twee categorieën: 1. De rol van de specialist ouderengeneeskunde in de binnen de zorgorganisatie, en 2. De rol van de specialist ouderengeneeskunde in de regio.
De rol van de specialist ouderengeneeskunde binnen de zorgorganisatie
Volgens de respondenten heeft de specialist ouderengeneeskunde een rol in de opzet en inrichting van de crisisafdeling binnen het verpleeghuis. Tegelijkertijd geven ze aan dat er-met name bij ernstige gedragsproblematiek- vaak onvoldoende faciliteiten en geschoold personeel aanwezigheid zijn om de veiligheid te waarborgen en dat ze daar weinig tot geen invloed op hebben. Respondenten benadrukten dat de rol en verantwoordelijkheid van de specialist ouderengeneeskunde vaak onduidelijk is omdat uiteindelijke beslissingen, bijvoorbeeld over indeling van de afdeling, door het management worden genomen.
Interview 12: Samen met een directe collega en de psycholoog destijds hebben we wel een soort kartrekkende rol gehad om dat proces in gang te zetten. Maar dan zie je toch al gauw dat dat een beetje uit je handen glipt, zeg maar. En dan gaat er een proces op managementniveau rollen en dan worden toch andere beslissingen genomen dan je op mijn niveau of naar mijn idee zou hebben gemaakt.”
Respondenten gaven in wisselende mate aan betrokken te zijn bij gesprekken over de bekostiging van crisiszorg binnen de instelling. Wanneer zij deelnemen aan deze gesprekken, doen zij dit vanuit hun inhoudelijke expertise. Respondenten gaven echter aan vaak onvoldoende op de hoogte te zijn van de exacte bekostiging, wat het uitoefenen van invloed bemoeilijkt. De jaarlijkse evaluatie met het zorgkantoor met betrekking tot het behoud van de crisisbedden wordt door de respondenten als een uitdaging ervaren, omdat het onzekerheid geeft en daarmee de continuïteit en kwaliteit van de zorg beïnvloedt.
Interview 3: De bekostiging? Ja, dat is een goeie vraag, ik moet je eerlijk zeggen dat ik dat niet weet. Ik weet dat het zorgkantoor ons twee crisisbedden per jaar toekent en dat wij heel hard proberen om die te vullen. Omdat ze anders aan het einde van het jaar zeggen, ja, maar die heb je helemaal niet nodig.”
De rol van de specialist ouderengeneeskunde in de regio
De specialist ouderengeneeskunde speelt een rol bij de regionale afspraken en de evaluatie van crisiszorg volgens de respondenten. Regionaal zijn vaak in- en exclusiecriteria opgesteld voor crisisopnames in samenwerking met andere VVT-organisaties en de geestelijke gezondheidszorg (GGZ). Toch ontstaat er soms discussie met de GGZ, ziekenhuizen of huisartsen over de geschiktheid van een patiënt voor crisisopname. Respondenten beschreven gevallen waarin doorverwijzing naar het ziekenhuis kort na opname noodzakelijk bleek, evenals situaties waarin een diagnose dementie werd gesteld om zorg via een crisisopname te regelen, ondanks onduidelijkheid over de diagnose. Respondenten gaven aan dat patiënten met psychogeriatrische problematiek of somatische aandoeningen die geen ziekenhuisopname vereisen, maar wel 24-uurs zorgbehoefte hebben, passend zijn voor een crisisopname. Daarentegen gaven zij aan dat patiënten met psychotische klachten, andere prominente psychiatrische problemen of woonproblematiek niet geschikt zijn voor een crisisopname in het verpleeghuis. Omdat patiënten vaak pas in de VVT-organisatie worden gezien, gaven respondenten aan dat het soms moeilijk is om op basis van een telefonische overdracht te beoordelen of een patiënt voldoet aan de inclusiecriteria.
Interview 5: Dus de dienstdoende psychiater die belt met de dienstdoende specialist ouderengeneeskunde om de aanmelding te overleggen. Nou ja, dat is meer een overdracht dan echt een overleg. Als zij al hebben geoordeeld dat het valt onder de Wzd, ja dan is het meer een overdracht met dit en dit hebben we in kaart gebracht en dit speelt er en de patiënt komt er zo meteen aan.”
Interview 7: “Met mensen met dementie en een psychiatrische achtergrond heb ik wel heftige dingen meegemaakt. Ze vallen vaker tussen wal en schip. Wat ik daar lastig aan vind is dat de psychiatrie voor mijn gevoel soms de patiënt ‘over de schutting duwt’ zodra er ook een diagnose dementie is. Soms is een patiënt al 30 jaar bekend in de GGZ en wordt hij door die diagnose ineens overgeplaatst. Terwijl het maar ten zeerste de vraag is of de VVT-sector dan de beste zorg biedt voor zo’n patiënt. De tweedeling in de wet maakt dan de praktijk onwerkbaar.”
Een specifieke doelgroep zijn patiënten die niet vrijwillig, maar via een IBS worden opgenomen. Sommige respondenten voeren deze beoordelingen binnen kantoortijden zelf uit, terwijl andere respondenten helemaal geen IBS-beoordelingen doen. Alle respondenten meldden dat buiten kantoortijden de GGZ de IBS-beoordelingen uitvoert in hun regio. De meningen over welke instantie het meest geschikt is voor IBS-beoordelingen verschillen. Voorstanders van beoordelingen door specialisten ouderengeneeskunde benadrukten hun expertise en het belang van regie voering over het opnameproces, terwijl voorstanders van de GGZ wezen op de reeds efficiënt ingerichte crisiszorg binnen de GGZ en het tijdsintensieve karakter van IBS-beoordelingen. Een specifiek argument voor IBS-beoordelingen buiten kantoortijden door de GGZ was dat niet-uitstelbare beoordelingen vaak zeer complexe casussen betreffen, vaak met probleemgedrag zoals heftige agressie, wat beter beheersbaar is binnen de GGZ.
Respondenten beschreven verder uitdagingen waaronder de hoge verwachtingen van ketenpartners ten aanzien van crisiszorg, terwijl verpleeghuizen minder faciliteiten voor ernstige agressie hebben en het personeel minder geschoold is dan in de GGZ. Daarnaast zijn er volgens de respondenten verschillen in triage tussen specialisten ouderengeneeskunde en de GGZ, waarbij pas gaat beoordelen als er een bed beschikbaar is. Tot slot leidt de beperkte mogelijkheden van acute thuiszorg volgens de respondenten vaak tot (te) snelle crisisopnames, wat bijdraagt aan lange wachtlijsten en daardoor weer een vicieuze cirkel van crisisopnames veroorzaakt.
Interview 8: “Het is natuurlijk heel raar als wij overdag IBS-beoordelingen doen. Wij diezelfde beoordelingen 's avonds en 's nachts niet doen. Want het is onze populatie…. Van de andere kant op het moment dat de problematiek ‘s avonds of 's nachts escaleert, dan is dat meestal met fors probleemgedrag, anders kan het ook tot de dag daarna wachten. En dan heeft de GGZ meer deskundigheid in het omgaan met zo'n fors probleemgedrag. Wat voor een somatische crisis in de nacht geldt, dat iemand dan vaak eerst naar het ziekenhuis moet, geldt ook voor die IBS-opname ’s nachts. Een ‘gewone’ VVT crisis heb je niet ’s avonds of ’s nachts.”
De ideale rol van de specialist ouderengeneeskunde in de crisiszorg en de randvoorwaarden die hiervoor noodzakelijk zijn
De ideale rol van de specialist ouderengeneeskunde in crisiszorg kan worden onderverdeeld in twee categorieën: 1. De ideale rol van de specialist ouderengeneeskunde in het primaire proces van de crisiszorg, en 2. De ideale rol van de specialist ouderengeneeskunde in de organisatie van de crisiszorg. Voor beide categorieën benoemen respondenten belangrijke randvoorwaarden.
De ideale rol van de specialist ouderengeneeskunde in het primaire proces van de crisiszorg
Respondenten gaven aan dat de specialist ouderengeneeskunde idealiter een coördinerende rol vervult in crisissituaties bij kwetsbare ouderen. Hierbij zouden zij niet alleen willen bepalen of er sprake is van een crisissituatie, maar ook welke zorg het meest geschikt is en waar deze zorg het beste kan worden verleend.
Interview 4: “Dat iedereen eerst langs de specialist ouderengeneeskunde gaat voordat ze de crisiszorg in gaan. Dat zou mijn ideaalplaatje zijn… Je zou ook de poortwachters functie voor de spoedeisende hulp steviger willen neerzetten. Want er komen denk ik ook veel oneigenlijke crisisopnames vanuit die spoedeisende hulp.”
De specialist ouderengeneeskunde zou tijdens de crisisopname meer vrijheid moeten hebben om te bepalen welke onderzoeken en interventies nodig zijn. De respondenten benoemen dit als meer tijd voor observatie en diagnostiek. Hierbij zou de behoefte van de patiënt leidend moeten zijn, niet de opnameduur. In de financiering is hier momenteel echter geen mogelijkheid voor.
Focusgroep spreker 2: “Er is iets aan de hand en niemand weet daar nu een oplossing voor, er hangt geen label aan. Het is geen psychiatrie opname waardig. Het is geen ziekenhuisopname waardig… Dan is een observatie of crisisperiode waarbij je een stuk diagnostiek, stuk stabilisering, sanering van medicatie etc. doet en dan kijken wat er overblijft en waar iemand het beste past. Om daar regie op te voeren. Van: dit is of een verpleeghuis patiënt of de psychiatrie is voorliggend, want de psychiater hebben we daarbij gevraagd en die heeft vastgesteld zus en zo… Ja, en onderaan de streep zou het ook nog kunnen dat je een ELV of GRZ traject ingaat en iemand gewoon toch naar huis toe kan.”
De respondenten benadrukten de cruciale rol van de specialist ouderengeneeskunde in het voorkomen van crisiszorg door hun betrokkenheid in de eerstelijnszorg. Deze betrokkenheid omvat diagnostiek, vroegtijdige behandeling, familiegesprekken en proactieve zorgplanning. Idealiter zou de specialist ouderengeneeskunde vroegtijdig betrokken moeten kunnen zijn. Om dit te waarborgen, is volgens de respondenten een duidelijke plek van de specialist ouderengeneeskunde in de eerstelijnszorg essentieel, met voldoende tijd en passende financiering.
Interview 9: “Ik denk hoe sterker die eerste lijn geregeld is, hoe eerder je ontregeling voor kan zijn… Wij zijn echt veel proactiever ten opzichte van de huisarts en dat is ook onze rol. De huisarts handelt op het moment dat de patiënt met iets komt, maar die patiënt die een crisisopname wordt of diens familie komt vaak niet met iets tot het echt niet meer gaat.”
De ideale rol van de specialist ouderengeneeskunde in de organisatie van de crisiszorg
Medisch leiderschap en een duidelijke positie van de specialist ouderengeneeskunde in de organisatie van de crisiszorg zijn essentieel, benadrukten de respondenten. Een respondent gaf aan dat er idealiter binnen de medische vakgroep minimaal één persoon verantwoordelijk zou moeten zijn voor beleid en kosten, en zou moeten fungeren als direct aanspreekpunt voor het management. Dit vereist echter aanvullende kennis en voldoende tijd om deze taken naast de inhoudelijke werkzaamheden te kunnen vervullen.
Respondenten gaven aan dat specialisten ouderengeneeskunde van alle VVT-organisaties in de regio die betrokken zijn bij de crisiszorg, actief met elkaar zouden moeten overleggen en een duidelijke stem moeten hebben in de regionale overleggen tussen ketenpartners. Het delen van best practices op landelijk niveau werd hierbij door de respondenten als een meerwaarde gezien.
Daarnaast zouden er volgens de respondenten duidelijke werkafspraken moeten zijn tussen alle ketenpartners in de regio, waarbij het zorgaanbod naadloos op elkaar aansluit. Daarbij zou laagdrempelig betaald overleg tussen professionals mogelijk moeten zijn, evenals de uitwisseling van patiënten tussen bijvoorbeeld de GGZ en VVT. Hiervoor dienen de schotten tussen Wzd en WvGGZ te verdwijnen en de financiering van de zorg worden aangepast.
Interview 4: “Het liefst zou je dan hebben dat de psychiater op dat moment, dat er toch twijfel over de diagnose is,… dat je dan een soort mini MDO hebt met een aantal professionals om over een casus inhoudelijk gewoon te sparren.”
Beschouwing
Dit kwalitatieve onderzoek, gebaseerd op interviews en een focusgroep met specialisten ouderengeneeskunde, toont aan dat hun rol in de crisiszorg momenteel voornamelijk uitvoerend is vanaf het moment dat iemand wordt opgenomen in het verpleeghuis. Hoewel respondenten aangaven betrokken te zijn bij afspraken op zorgorganisatie- en regionaal niveau, is deze betrokkenheid in de praktijk veelal beperkt. Idealiter zien specialisten ouderengeneeskunde zichzelf in de toekomst in een coördinerende rol, waarin zij invloed hebben op regionale werkafspraken en een cruciale rol spelen in het bepalen van de meest geschikte zorglocatie voor kwetsbare patiënten in crisissituaties. Daarbij zien zij een belangrijke rol voor zichzelf in de preventie van crisissituaties door een grotere betrokkenheid in de eerstelijnszorg.
Op dit moment wordt de specialist ouderengeneeskunde pas na de intake in het verpleeghuis regiebehandelaar van de patiënt in crisis. De beslissing of opname in het verpleeghuis geïndiceerd is, wordt door anderen -zoals de huisarts of de psychiater- genomen. Hoewel er telefonisch overleg plaatsvindt, zorgt de beperkte mogelijkheid van beoordeling voorafgaand aan de opname ervoor dat de specialist ouderengeneeskunde slechts beperkt op de hoogte is van de situatie van de patiënt.
Hoewel de huidige praktijk aansluit bij de rol die wordt beschreven in het Voorschrift Zorgtoewijzing 2024 en de huidige werkwijze binnen de Wet langdurige zorg, waarbij de primaire rol van de specialist ouderengeneeskunde ligt in de intramurale zorg. Zou de rol van de specialist ouderengeneeskunde in het triageproces meer proactief moeten worden ingevuld. Het triëren van een aanmelding voor crisisopname op afstand is gezien de complexe problematiek niet haalbaar. Tevens is het belangrijk om 24/7 beschikbaarheid voor consultatie, laagdrempelig in de thuissituatie bij de patiënt of op de spoedeisende hulp te organiseren.
Tijdens een crisisopname in het verpleeghuis zou de specialist ouderengeneeskunde veel meer de mogelijkheid moeten krijgen om observatie en diagnostiek te verrichten alvorens bepaald wordt wat de ontslagbestemming van de patiënt moet zijn. Door de schotten tussen de GGZ, ziekenhuizen en verpleeghuizen, evenals binnen verpleeghuizen zelf, lijkt er op dit moment sprake te zijn van aanbod gestuurde crisiszorg. Bij opname moet al vaststaan wat de ontslagbestemming wordt, terwijl bij aanvang van een crisisopname de diagnose en ontslagbestemming nog helemaal niet altijd duidelijk zijn. Om de zorg te kunnen bieden die de individuele patiënt nodig heeft, is een naadloze samenwerking vereist tussen ketenpartners, waaronder de huisarts, GGZ en ziekenhuizen. Dit vraagt om een integrale aanpak waarbij de beleidsmatige en financiële schotten tussen de verschillende zorgsectoren worden doorbroken en er zorg ontstaat die aansluit bij de zorgvraag van de patiënt en gericht is op het bieden van de juiste zorg op het juiste moment op de juiste plek.
Uit dit onderzoek blijkt dat op dit moment de doelgroep die behoort tot de specialist ouderengeneeskunde in de crisiszorg nog onvoldoende helder is. Zoals respondenten aangaven, wordt er nog te vaak oneigenlijke casuïstiek opgenomen binnen de muren van het verpleeghuis via een crisisopname, terwijl deze patiënten meer passende zorg zouden ontvangen in het ziekenhuis of de psychiatrie. Ook is niet altijd duidelijk of een permanente Wlz-opname op het moment van crisis echt de beste oplossing is. Het definiëren van een heldere doelgroep is daarom essentieel. In de handreiking Spoed-/crisisopnames in het verpleeghuis worden specifieke exclusiecriteria beschreven voor spoedopname in het verpleeghuis, namelijk: florerende psychiatrie en dusdanige gedragsproblematiek dat opname in een psychiatrisch ziekenhuis geïndiceerd is, somatische aandoeningen die behandeling behoeven door een medisch specialist in een algemeen ziekenhuis en terminale zorg.6 Het zou goed zijn om deze exclusiecriteria te evalueren en zo nodig aan te scherpen, waarbij ook wordt nagedacht hoe dit beter regionaal kan worden ingebed. De mogelijkheid tot beoordeling van de specialist ouderengeneeskunde in de thuissituatie of op de spoedeisende hulp zou hiervoor een oplossing kunnen zijn, zodat deze vanaf het begin de regie op de behandeling kan voeren.
De rol van de specialist ouderengeneeskunde in de IBS-beoordelingen wordt duidelijk omschreven in de model samenwerking in crisisdiensten tussen Verenso, Nederlandse Vereniging Artsen Verstandelijk Gehandicapten en Nederlandse Vereniging voor Psychiatrie.8 Hierin staat beschreven dat daar waar sprake is van evidente psychogeriatrische-problematiek die volgt uit de triage door de triagist van de crisisdienst, beoordeling plaatsvindt van deze cliënt primair door de specialist ouderengeneeskunde. In de praktijk blijken de afspraken met de psychiatrie hierover per regio te verschillen. Om eenduidigheid te creëren en daarmee de patiënt in crisis de beste zorg te kunnen bieden, zouden regionale werkafspraken moeten worden aangepast. Dit kan echter pas nadat de randvoorwaarden gewaarborgd zijn, waaronder 24/7 beschikbaarheid van de specialist ouderengeneeskunde, voldoende passende faciliteiten op de crisisafdeling binnen het verpleeghuis en laagdrempelige samenwerking met mogelijkheid tot uitwisseling bij complexe problematiek. Voor al deze zaken dient ook passende financiering beschikbaar te zijn.
De Visie eerstelijnszorg 2030, opgesteld door het ministerie van Volksgezondheid, Welzijn en Sport en veldpartijen, schetst een toekomstbeeld waarin regionalisering met sterke regionale samenwerkingsverbanden in de eerste lijn centraal staan.9 Specifiek voor de crisiszorg dient een robuuste 24/7 infrastructuur voor eerstelijnszorg in crisissituaties te worden gerealiseerd. Daarnaast legt de visie eerstelijnszorg 2030 een sterke nadruk op preventie en vroegtijdige interventie om gezondheidsproblemen te voorkomen. In dit kader kan de specialist ouderengeneeskunde gezien worden als een essentiële schakel in de eerstelijnszorg voor kwetsbare ouderen. Dit vereist een sterke extramurale focus van specialisten ouderengeneeskunde, ook wanneer zij intramuraal werkzaam zijn. In de opleiding tot specialist ouderengeneeskunde en ook tijdens nascholingen voor specialisten ouderengeneeskunde zou hier – en voor medisch leiderschap in de regio- meer aandacht moeten komen.
Sterke punten en beperkingen
Een belangrijke sterkte van dit onderzoek is de combinatie interviews en een focusgroep. Deze methodologische triangulatie versterkt de validiteit van de bevindingen. Daarnaast is er een diverse groep deelnemers betrokken, afkomstig uit verschillende regio's en met uiteenlopende werkwijzen, wat bijdraagt aan de generaliseerbaarheid van de resultaten. Er is echter ook een belangrijke beperking. Deelname aan het onderzoek was op vrijwillige bijdrage en niet op basis van een steekproef. Dit kan geresulteerd hebben in respondenten die zich mogelijk geroepen voelden om deel te nemen aan dit onderzoek vanwege hun betrokkenheid bij het onderwerp.
Conclusie
De specialist ouderengeneeskunde speelt een cruciale rol in de crisiszorg in verpleeghuizen. De invloed op welke personen worden opgenomen en de mogelijkheden voor observatie en diagnostiek zijn echter beperkt. Om op een toename van het aantal crisisopnames voorbereid te zijn, is het essentieel dat de specialist ouderengeneeskunde een meer proactieve rol inneemt in de crisiszorg, zowel voor als tijdens de opname. Ook moet duidelijker worden voor welke patiënt een opname in het verpleeghuis de beste oplossing is. Dit vereist een integrale aanpak en nauwe samenwerking tussen verschillende zorgsectoren met regionale werkafspraken en duidelijke financieringsafspraken.
Dit onderzoek werd verondersteld niet-WMO plichtig te zijn, voor de verdiepende interviews werd toestemming (mondeling/schriftelijk) gevraagd voor publicatie.
Auteur
- T.C. (Thea) Zonneveld-Heil, PhD, aios ouderengeneeskunde
- A.P.A. (Sandra) van Beek , PhD, beleidsadviseur Verenso, Utrecht
Literatuur
- Ministerie van Volksgezondheid, Welzijn en Sport samen met veldpartijen. Programma Wonen, Ondersteuning en Zorg voor Ouderen (WOZO). 2022.
- Nederlandse Zorgautoriteit. Kortdurende zorg 2024 [Available from: https://www.nza.nl/zorgsectoren/kortdurende-zorg].
- Zorgkantoor Menzis. Wlz Crisiszorg. [Available from: https://www.menziszorgkantoor.nl/langdurige-zorg/ik-heb-een-mpt-vpt-of-verblijf/wlz-crisiszorg].
- Zorgkantoor CZ. Crisiszorg. [Available from:https://www.cz-zorgkantoor.nl/zorgaanbieder/zorg-leveren/crisiszorg].
- Centraal Bureau voor de Statistiek. Personen met indicatie naar gebruik Wlz-zorg; indicatie, leveringsvorm, zzp. [Available from: https://www.cbs.nl/nl-nl/cijfers/detail/84529NED].
- Verenso. Handreiking Spoed-/crisisopnames in het verpleeghuis. 2015.
- Timmermans A. Regionale organisatie van de Wzd-crisiszorg in Noord- en Midden-Limburg. Tijdschrift voor Ouderengeneeskunde. 2021;3:70-2.
- Verenso, NVAVG en NVvP. Model samenwerking in crisisdiensten tussen Verenso, NVAVG en NVvP. 2020.
- Ministerie van Volksgezondheid, Welzijn en Sport samen met veldpartijen. Visie eerstelijnszorg 2030. 2024.

